RESUMO: DOR TORÁCICA
Para baixar o resumo completo em .pdf, clique aqui.
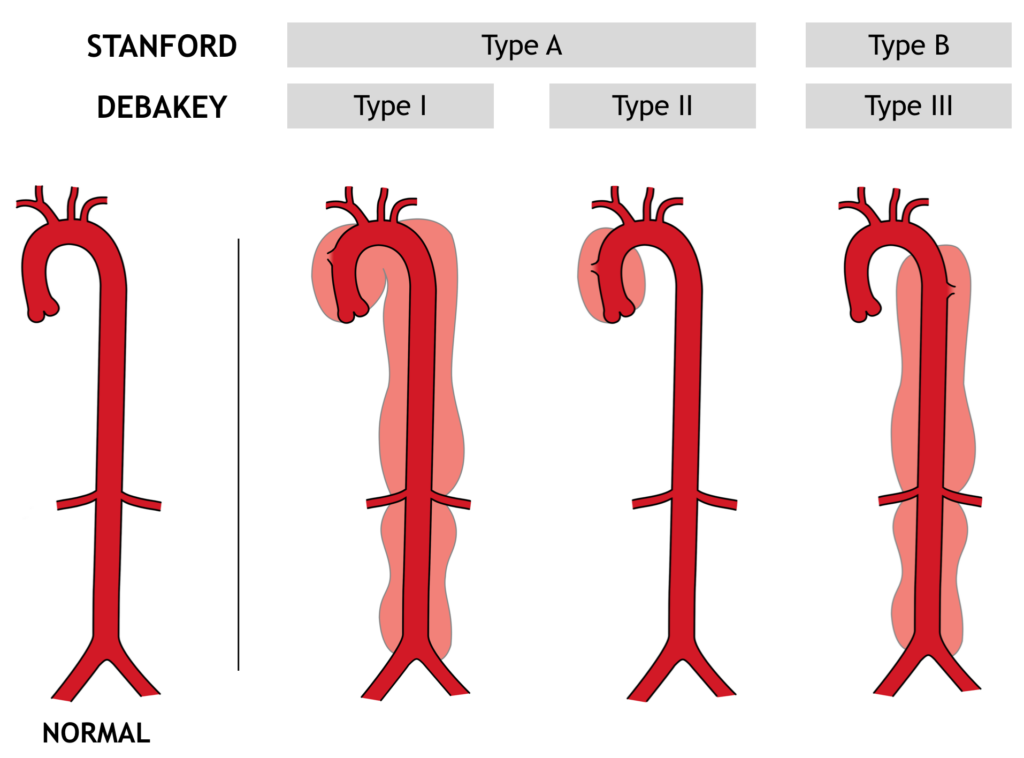
Fig. 1 – Classificação de Stanford e DeBakey para dissecção de aorta.
AVALIAÇÃO INICIAL: clínica + ECG + radiograma de tórax.
CAUSAS
- CARDÍACAS
- Isquêmica.
- Dissecção de aorta.
- Pericardite.
- Cardiomiopatia.
- Valvopatias.
- NÃO CARDÍACAS
- Pleuropulmonar.
- Gastrintestinal.
- Músculo-esquelética.
- Herpes-zóster.
- Psicogênica.
ANGINA
- DEFINIÇÃO
- Dor ou desconforto retroesternal.
- Piora com estresse ou exercício.
- Alívio com repouso ou nitrato.
DISSECÇÃO AÓRTICA
- QUADRO CLÍNICO
- Dor torácica intensa e súbita.
- Aorta ascendente
- IAM.
- Insuficiência aórtica.
- Tamponamento cardíaco.
- Arco aórtico
- Subclávia: diferença de PA entre membros.
- Carótida: sincope / AVEi.
- Aorta descendente
- Hemotórax.
- Isquemia mesentérica.
- Isquemia renal.
- Aorta ascendente
- Dor torácica intensa e súbita.
- DIAGNÓSTICO
- Estável
- RNM de tórax.
- Instável
- Ecocardiograma transesofágico.
- Se indisponíveis ou contraindicados
- Angiotomografia de tórax.
- Estável
- CLASSIFICAÇÃO
- De Bakey
- Aorta toda = 1
- Aorta ascendente = 2
- Aorta descendente = 3
- Stanford
- Se pegar aorta ascendente = A
- Se não pegar = B
- De Bakey
- TRATAMENTO
- Clínico
- Betabloqueador: esmolol, propranolol, metoprolol.
- Nitroprussiato de sódio.
- Labetalol: bloqueio alfa e beta.
- Alvos: PAS = 100-110 mmHg / FC < 60 bpm.
- Cirúrgico
- Tipo A
- Cirurgia sempre.
- Tipo B
- Cirurgia apenas em casos complicados.
- Tipo A
- Clínico
PERICARDITE
- DEFINIÇÃO
- Inflamação do pericárdio.
- Viral ou idiopática.
- CLÍNICA E COMPLEMENTARES
- Dor pleuritica, postural-dependente: melhora sentado inclinado pra frente.
- Som áspero, sistólico e diastólico: atrito pericárdico.
- ECG com supradesnivelamento ST côncavo em todas as derivações.
- Infradesnivelamento de PR: mais específico.
- Radiografia: aumento da área cardíaca, coração em moringa.
- Ecocardiograma: derrame pericárdico.
- TIPOS
- Aguda
- Idiopática / Vírus (Coxsackie B).
- Dor contínua, pleurítica, piora deitado, melhora sentado.
- Atrito pericárdico sistodiastólico.
- Subaguda
- Hipotireoidismo.
- Derrame grande e assintomático.
- Constrictiva
- Tuberculose.
- Turgescia jugular, sinal de Kussmaul, hepatomegalia.
- Síndrome de restrição diastólica.
- Aguda
- TRATAMENTO
- AINE.
- Colchicina: evitar recorrência.
- Corticoide em refratários.
- Pericardiectomia em caso de constritiva.
ESPASMO ESOFAGIANO DIFUSO
- DEFINIÇÃO
- Intensas contrações esofágicas.
- Difusas e ineficazes.
- CLÍNICA
- Cólica esofágica / angina esofágica.
- Disfagia.
- DIAGNÓSTICO
- Esofagografia baritada: esôfago em saca rolhas.
- Esofagomanometria com teste provocativo com edrofônio.
- TRATAMENTO
- Nitrato ou antagonistas do cálcio.
- Antidepressivos, sildenafil, Botox® (toxina botulínica).
- Refratário: esofagomiotomia longitudinal.
DOENÇA ARTERIAL CORONARIANA
- GENERALIDADES
- Angina estável: isquemia crônica.
- Angina instável / IAM: síndrome coronariana aguda.
- Prinzmetal: homem, vasoespasmo, supra ST transitório.
- Microvascular (Síndrome X): mulheres, disfunção distal e endotelial.
- Silenciosa / atípica: idoso, DM, renal crônico, transplantado.
- ISQUEMIA CRÔNICA
- Abordagem
- PADRÃO-OURO: Coronariografia (CAT)
- Causa indefinida.
- Angina limitante e refratária.
- Alto risco com outros testes: isquemia com baixa carga, múltiplos défices de perfusão.
- ECG de repouso: inversão de ST / infradesnivelamento de segmento ST.
- Teste ergométrico
- Teste positivo: infra ST > 1 mm.
- Infra retificado ou descendente.
- Limitações: condicionamento físico, artrose, paraplegia.
- Perfusão por radionuclídeos (PET e cintilografia)
- Teste positivo: defeito na perfusão durante esforço.
- Vantagens: localiza melhor a lesão, avalia viabilidade miocárdica
- Testes anatômicos
- AngioTC de coronárias
- VPN elevado.
- AngioRNM de coronárias.
- AngioTC de coronárias
- PADRÃO-OURO: Coronariografia (CAT)
- Conduta
- Terapia anti-isquêmica
- Betabloqueador (ou antagonista dos canais de cálcio).
- iECA (se HAS, DM, IC ou DRC).
- Nitratos sintomáticos.
- Terapia antitrombótica
- AAS (ou clopidogrel).
- Estatina (independente do LDL).
- Outras
- Ivabradina.
- Trimetazidina.
- Ranolazina.
- Refratários
- CAT: intervenção por cirurgia ou angioplastia?
- Cirurgia: tronco da ACE, DA proximal, trivascular, pacientes diabéticos, disfunção do VE.
- Terapia anti-isquêmica
- Abordagem
SÍNDROME CORONARIANA AGUDA
- GENERALIDADES
- Placa instável
- Suboclusão: sem supra ST.
- Angina instável.
- IAM subendocárdico.
- Oclusão total: com supra ST.
- IAM transmural.
- ABORDAGEM
- Clínica.
- ECG realizado e interpretado em 10 minutos.
- Marcador de necrose miocárdica: troponina 0-3h (0-1h).
- CONDUTA GERAL
- Terapia anti-isquêmica
- Betabloqueador (preferência VO).
- iECA (aguardar estabilidade).
- Morfina, O2, nitrato.
- Terapia antitrombótica
- AAS + clopidogrel / ticagrelor (Brilinta®).
- Estatina (atorvastatina).
- Heparina.
- Situações especiais
- Uso de sildenafil nas últimas 24h: não fazer nitrato.
- Intoxicação por cocaína: não fazer betabloqueador.
- IAM de VD: não fazer morfina, nitrato ou betabloqueador.
- Terapia anti-isquêmica
- TERAPIA ESPECÍFICA
- SEM SUPRA ST
- Alto risco
- Conduta invasiva: internar em UCTI, cateterismo cardíaco (2-72h).
- Não alto risco
- Conduta conservadora: otimizar medicação e avaliar evolução (dor/ECG/marcador) + teste pré-alta.
- Estratificação
- Muito alto
- Fatores: angina refratária, recorrente ou em repouso, instabilidade hemodinâmica ou IC aguda, TV sustentada ou FV.
- CONDUTA: invasiva imediata até 2h.
- Alto
- Fatores: GRACE > 140, alteração da troponina, alterações ST e T.
- CONDUTA: invasiva precoce até 24h.
- Moderado
- Fatores: TIMI > 2, diabetes, renal crônico, FE < 40%, revascularização prévia.
- CONDUTA: invasiva retardada até 72h.
- Muito alto
- Alto risco
- COM SUPRA ST
- Terapia padrão: MONABC.
- Reperfusão imediata
- Sintoma compatível.
- Tempo de até 12h.
- Supra ST em duas derivações consecutivas ou BRE novo.
- Trombolítico
- Indicação: tempo > 90-120 minutos para angioplastia ou pra encaminhar.
- Fazer em até 30 minutos.
- Estreptoquinase, tPA, rPA, TNK.
- Senão reperfundir, encaminhar para angioplastia.
- Contraindicações
- PA < 185 x 100 mmHg.
- Sangramento ativo ou risco para SNC (AVEh, AVEi ou TCE < 3 meses, tumor).
- Critérios de reperfusão
- Melhora da dor.
- Redução de 50% do supra ST.
- Arritmias de reperfusão.
- Indicação: tempo > 90-120 minutos para angioplastia ou pra encaminhar.
- Angioplastia
- Indicações: tempo < 90-120 minutos para a realização, contraindicações ao trombolítico, choque, dúvida diagnóstica.
- SEM SUPRA ST
- COMPLICAÇÕES
- Arritmia
- FV é a principal causa da óbito.
- CDI se: PCR, TV sustentada, FE < 30%.
- Hemodinâmica
- Abordagem do choque cardiogênico.
- Atentar se for IAM de VD: não usar morfina, nitrato e betabloqueador.
- Mecânica
- Sopro novo: insuficiência mitral, CIV.
- CIV: sopro suave, fino, borda esternal esquerda.
- Dolorosa
- Angina: alto risco, CAT imediato.
- Pericardite aguda por contiguidade ou Síndrome de Dressler (imune-mediada).
- Arritmia